Pierwsze kroki z insuliną
W życiu wielu osób z cukrzycą typu 2 przychodzi czas, kiedy lekarz podejmuje decyzję o wdrożeniu insuliny. Jak szybko ten moment nastąpi, w dużej mierze zależy od tego, czy stosowałeś prawidłowo zalecenia związane ze zmianą sposobu odżywiania i rozpocząłeś aktywność ruchową. W tym opracowaniu przedstawimy, dlaczego nie należy zwlekać z wdrożeniem insuliny, gdyż na pewnym etapie leczenia cukrzycy typu 2 jest ona konieczna. Równocześnie podkreślamy, że wraz z wdrożeniem insulinoterapii zmieniają się zasady samokontroli glikemii, ponieważ w obecnej sytuacji będzie ona odgrywać kluczową rolę w Twoim leczeniu. Rozpoczęcie leczenia insuliną nie jest wyrokiem ani prognozą gorszego życia. Mamy nadzieję, że zawarte w tym zeszycie informacje pozwolą Ci rozwiać wszystkie wątpliwości związane z insulinoterapią.
Insulina – informacje ogólne
Co powinieneś wiedzieć o insulinie?
Insulina to hormon wydzielany przez trzustkę, którego główne działanie polega na obniżeniu stężenia glukozy we krwi (glikemii). Pod wpływem insuliny glukoza z krwi przechodzi do komórek i dopiero tam ulega przemianie, tzw. spalaniu. Proces ten dostarcza Twojemu organizmowi energię potrzebną do życia. W momencie kiedy insulina wydzielana jest przez trzustkę w zbyt małej ilości lub nie działa prawidłowo, poziom cukru (glukozy) we krwi jest stale podwyższony. Przewlekle utrzymujące się podwyższone stężenie cukru we krwi przyczynia się do rozwoju wielu powikłań mających wpływ na stan oczu, nerek, nerwów, a także serca i naczyń mózgowych. W związku z tym istnieje konieczność uzupełnienia niedoborów insuliny poprzez dostarczenie jej z zewnątrz, czyli w postaci zastrzyków. Rozpoczęcie leczenia insuliną ma służyć poprawie Twojego zdrowia. Należy podkreślić, że jest to najskuteczniejszy lek obniżający poziom glukozy we krwi. Niekiedy jest to jedyny lek możliwy do zastosowania. Opóźnianie zastosowania insuliny, najczęściej z powodu niezbyt uzasadnionych obaw, jest nierozsądne i przyczynia się do postępu choroby, a przecież nikt rozsądny nie zaakceptuje nasilenia rozwoju powikłań cukrzycy.
Kiedy najczęściej stosujemy insulinę?
Są sytuacje, kiedy insulina stosowana jest okresowo, w chwili rozpoznania cukrzycy, gdy glukoza we krwi jest zbyt wysoka, a leczenie lekami doustnymi może być nieskuteczne. Bywa też tak, że stosowanie leków doustnych jest niemożliwe, gdyż istnieją tzw. przeciwskazania do ich stosowania. Wtedy insulina jest jedynym lekiem możliwym do zastosowania. Insulina jest też często stosowana, gdy występują inne, towarzyszące cukrzycy choroby, np. stany zapalne. Najczęściej jednak wdrożenie insuliny to kolejny krok w leczeniu cukrzycy, gdy leki doustne są nieskuteczne, mimo stosowania ich w odpowiedniej ilości i odpowiednich dawkach. Nie zwlekaj, nie opóźniaj wdrożenia insuliny, nie działaj na swoją szkodę. Mamy świadomość, że to trzeba przemyśleć, ale nie myśl zbyt długo.
Wdrażanie insuliny
Insulina najczęściej jest wdrażana stopniowo, zaczynając od jednego wstrzyknięcia, zwykle w godzinach wieczornych. Zanim samodzielnie zrobisz pierwszy zastrzyk, pielęgniarka edukacyjna nauczy Cię czynności związanych z prawidłowym wykonywaniem iniekcji (zastrzyku). Insulina jest wdrażana po okresie edukacji, gdy już zdobędziesz potrzebną do jej stosowania ilość informacji.
W początkowym okresie stosowania leku nie zostajesz sam z problemem, możesz skontaktować się z lekarzem, pielęgniarką lub ośrodkiem edukacyjnym.
Pierwszy krok jest najtrudniejszy, potem będzie łatwiej. Nie ulegaj wpływom złych doradców
Posłuchaj ekspertów: lekarza, pielęgniarki, ale także pacjentów, którzy dzięki insulinie mogą się dobrze leczyć. A oni mówią, że:
• obsługa pena jest łatwiejsza niż korzystanie z telefonu komórkowego,
• iniekcje insuliny są zupełnie bezbolesne,
• główną przyczyną rozwoju powikłań jest niewyrównana cukrzyca lub zbyt późno wdrożona insulina,
• leczenie insuliną rozpoczęte we właściwym czasie pozwala na dłuższe życie w dobrej formie,
• „na insulinie” mogą zdarzyć się spadki cukru (niedocukrzenia), ale gdy stosujesz się do zaleceń i oznaczasz poziom cukru glukometrem, możesz zapobiegać większości niedocukrzeń,
• przestrzegając zasad prawidłowego odżywiania w cukrzycy, można zapobiegaćprzyrostowi masy ciała. Istnieje także możliwość zastosowania leków ograniczających przyrost masy ciała.
O co warto zapytać lekarza odnośnie insulinoterapii?
• Czy leczenie insuliną w Twoim przypadku jest konieczne?
• Czy są inne możliwości terapii?
• Jakie odniesiesz korzyści z leczenia?
• Jakie są ograniczenia leczenia?
Samokontrola glikemii a insulinoterapia
Polskie Towarzystwo Diabetologiczne (PTD), organizacja, która zrzesza lekarzy i co roku wydaje zalecenia kliniczne dotyczące postępowania u osób z cukrzycą, bardzo dużą wagę przywiązuje zarówno do samokontroli glikemii, jak i do jakości sprzętu (glukometrów) wykorzystywanego w tym celu. Oto jedno z zaleceń PTD [1]: „Bieżące monitorowanie glikemii jest integralną częścią poprawnego leczenia cukrzycy”.

W codziennym życiu pomiary cukru glukometrem powinien wykonywać każdy osoba z cukrzycą. Ilość wykonywanych badań w ciągu doby zależy od intensywności leczenia. Im intensywniejsze leczenie farmakologiczne (leki doustne, insulina), tym częstsza samokontrola glikemii.
Osoba z cukrzycą typu 2 leczony:
• lekami doustnymi (nieinsulinowymi lekami przeciwhiperglikemicznymi) będzie oznaczała glikemię minimum 4 razy w tygodniu lub więcej w zależności od potrzeb klinicznych pacjenta
• stałymi dawkami insuliny, powinna wykonywać codziennie 1–2 pomiary glikemii, dodatkowo raz w tygodniu skrócony profil glikemii (na czczo i po głównych posiłkach) oraz raz w miesiącu dobowy profil glikemii( na czczo, przed i po głównych posiłkach oraz przed snem); w ciągu tygodnia od 11 do 18 pomiarów
• wielokrotnymi (tj. co najmniej 3 razy dziennie) wstrzyknięciami insuliny, intensywną funkcjonalną insulinoterapią, niezależnie od typu cukrzycy, będzie oznaczała glikemię wielokrotnie w ciągu doby (tj. co najmniej 4 razy dziennie, zalecane 8 razy dziennie) według ustalonych zasad leczenia oraz potrzeb pacjenta; według zaleceń Polskiego Towarzystwa Diabetologicznego, w tej grupie osób zalecane jest używanie systemów Ciągłego Monitorowania Glukozy (CGM)
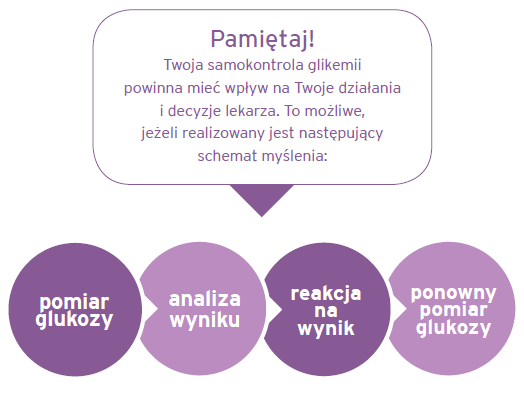
Bardzo ważne jest, abyś niezależnie od metody leczenia rozumiał, po co i dla kogo mierzysz cukier!
Niestety, często zdarza się, że pacjenci niechętnie monitorują glikemie, w obawie, że wynik, jaki wskaże glukometr, będzie poza oczekiwanym prawidłowym zakresem. Dzieje się tak zwykle wtedy, gdy diabetyk traktuje samokontrolę glikemii jako dowód popełnionej „zbrodni”, związanej z nieregularnym przyjmowaniem leków (insuliny) czy łamaniem zasad prawidłowego odżywiania. Nie ma bardziej błędnego podejścia do rozumienia istoty samokontroli glikemii. Unikanie prawidłowej częstotliwości pomiarów cukru zamazuje obraz przebiegu choroby, a co za tym idzie, lekarz może błędnie dokonywać modyfikacji w leczeniu. Skutkiem takiej sytuacji będzie stopniowe pogarszanie się stanu zdrowia chorego.
Twój cel oznaczeń glikemii – zastanów się, „po co” to robisz
• Szkoda paska i Twojego czasu, gdy tylko mechanicznie oznaczasz poziom cukru, nie zastanawiając się, „po co” to robisz.
• Jeżeli oznaczasz cukier, to powinno coś z tego wyniknąć; wykonując pomiar, wyciągaj wnioski z oznaczonego poziomu cukru.
Oznaczanie glukozy to nie tylko liczba, ale ważna informacja pozwalająca podjąć dalsze decyzje związane z leczeniem Twojemu lekarzowi, ale także i Tobie.
Wykonując pomiar glukozy, ważne jest, abyś wiedział, jak zinterpretować wynik. Zapytaj lekarza, jakie poziomy cukru są dobre dla Ciebie przed posiłkiem, a jakie glikemie powinieneś mieć około dwóch godzin po posiłku.
Mierząc cukier zgodnie z zaleceniami, będziesz wiedział:
• czy Twoje dawki insuliny są skuteczne,
• czy Twój sposób odżywania jest właściwy, a może wymaga modyfikacji,
• czy po obfitym posiłku, np. obiedzie, warto iść na spacer, żeby „spalić cukier”,
• przy jakich wartościach glikemii odczuwasz niedocukrzenie – porozmawiaj o tym z lekarzem,
• jak prawidłowo rozpoznawać objawy niedocukrzenia i dzięki temu właściwie reagować,
• jak „wyłapać” nieprawidłowe glikemie po posiłkach i przedyskutować to z lekarzem, pielęgniarką, dietetykiem, co należy zmodyfikować,
• jak popełniane błędy związane z żywieniem wpływają na Twoje cukry; dzięki temu zastanowisz się, co warto zmienić,
• jak aktywność ruchowa wpływa na poprawę Twoich cukrów,
• jak możesz bezpiecznie samodzielnie modyfikować dawkę insuliny.
Oznaczaj cukier we krwi! To pomoże lekarzowi i Tobie wyciągnąć słuszne, nie fałszywe wnioski związane z Twoim zdrowiem. Zaufaj swojemu glukometrowi Contour®, ponieważ to urządzenie podaje Ci wskazówkę ważną dla Twojego życia i Twojego samopoczucia.
Po co lekarzowi Twoje pomiary glikemii?
Dzięki prawidłowo realizowanej przez Ciebie samokontroli glikemii Twój lekarz może:
• obserwować, kiedy pojawiają się u Ciebie „niskie cukry” (niedocukrzenia) lub tendencje do niskich glikemii,
• obserwować, kiedy pojawiają się „wysokie cukry” (przecukrzenia) lub tendencje do wysokich glikemii,
• na podstawie wyżej wspomnianych obserwacji wyciągać trafne wnioski i modyfikować leczenie,
• obserwować prawidłowe glikemie i mieć pewność, że dobór leków – insuliny, jest prawidłowy,
• wyłapać błędy związane ze sposobem odżywiania, techniką podawania insuliny i porozmawiać z Tobą, co można zrobić, aby je wyeliminować,
• właściwie modyfikować Twoje leczenie (nowe leki, modyfikacja dawki insuliny).
Jak rozumieć intensywność samokontroli glikemii w insulinoterapii?
Zasada jest prosta: im więcej wstrzyknięć insuliny, tym więcej pomiarów cukru. Jeżeli jesteś pacjentem, który zaczynał swoje życie z cukrzycą od leczenia lekami doustnymi, to na pewno Twój lekarz nie wymagał od Ciebie zbyt częstych oznaczeń poziomu cukru. Jednak nawet wtedy pomiary glikemii raz w miesiącu na czczo i po głównych posiłkach były bardzo ważne dla weryfikacji efektów leczenia. Wdrażając insulinę, lek, który wpływa na obniżenie cukrów, jedynie przez zwiększenie częstotliwości pomiarów glikemii można sprawdzić, czy działanie dawki insuliny jest właściwe i bezpieczne.
Jeżeli jesteś pacjentem, który raz dziennie w godzinach wieczornych wstrzykuje insulinę, warto, abyś samokontroli glikemii dokonywał:
• w pierwszych dniach w godzinach nocnych o 24:00 i około 4:00, w celu ustalenia dawki; Twój lekarz poda Ci dokładne wskazówki,
• rano na czczo,
• codziennie 1 badanie o różnych porach dnia, np. po głównych posiłkach (codziennie po innym głównym posiłku),
• raz w tygodniu – skrócony profil glikemii (na czczo i po głównych posiłkach) (5 pomiarów na dobę).
Jeżeli Twój lekarz, w trosce o Twoje zdrowie, zwiększył liczbę wstrzyknięć insuliny do 2 na dobę: rano i wieczorem, samokontrola glikemii powinna wyglądać następująco [1]:
• codziennie 1–2 badania o różnych porach dnia – np. na czczo i po głównych posiłkach (codziennie po innym głównym posiłku),
• raz w tygodniu – skrócony profil glikemii (na czczo i po głównych posiłkach) (5 pomiarów na dobę),
• raz w miesiącu pełny profil glikemii, czyli pomiary na czczo, przed posiłkami i po posiłkach (9 pomiarów na dobę).
Samokontrola glikemii po posiłkach
Pomiary glikemii po posiłkach są dla Ciebie bardzo ważne, gdyż właśnie po posiłku, w zależności od jego składu, wielkości, tempa spożywania, glikemie zazwyczaj bywają najwyższe. Warto w związku z tym skontrolować je po to, aby wiedzieć, czy zmiana leczenia i sposobu odżywiania przynosi oczekiwany efekt.
Dodatkowe pomiary po posiłkach warto wykonać w sytuacji:
• rozpoczęcia leczenia insuliną,
• zmiany leczenia (zmiana dawki insuliny, dodatkowe wstrzyknięcie),
• dodatkowej choroby,
• zmiany diety,
• sprawdzania nowych posiłków.
Istotny jest czas pomiaru cukru po posiłku. Zwykle zalecany jest pomiar 2 godziny po jedzeniu, ale są okoliczności, kiedy należy zmierzyć cukier w innym odstępie czasowym od posiłku:
• 60 minut po spożyciu posiłku zawierającego produkty o wysokim indeksie glikemicznym (ciasta, słodycze, niektóre owoce, np. gruszki, śliwki, winogrona),
• 60–90 minut po posiłku zawierającym głównie węglowodany (np. obwarzanek, bułka, kanapka z pomidorem),
• 90–120 minut po posiłku złożonym z węglowodanów, białek, tłuszczów (np. obiad, kanapka z wędliną, pasztetem),
• pomiar dwukrotny około 120 minut i około 240 minut po posiłku, w którym dominują tłuszcze (np. kiełbasa podsmażana, golonka).
Spożywając posiłek, zastanów się, w jakim czasie po zjedzeniu zmierzyć cukier, aby dostarczył on informacji najważniejszych zarówno dla Ciebie, jak i dla lekarza. Wielu pacjentów dzięki właśnie nietypowym pomiarom glikemii 60–90 minut po posiłku przekonało się, że spożycie ciast, słodkich owoców, napojów ma ogromny wpływ na wzrost glikemii. Taka obserwacja była dla wielu osób motywacją do wprowadzania pierwszych zmian w sposobie odżywiania.
W codziennym życiu warto wykonać dodatkowe pomiary w sytuacji:
• hipoglikemii – każde podejrzenie hipoglikemii musi być zweryfikowane oznaczeniem cukru; pomiar kontrolny należy wykonać po 15 i 60 minutach od zdarzenia,
• wysiłku fizycznego – pomiar przed rozpoczęciem wysiłku, w trakcie wysiłku co 30–60 min, zaraz po zakończeniu aktywności ruchowej oraz godzinę po zakończeniu wysiłku (dodatkowy pomiar nocny przy wysiłku długotrwałym),
• niestandardowej pracy, podróży – zwłaszcza jako kierowca (pomiary co 2–3 godziny),
• dodatkowej choroby – 2–3 pomiary dodatkowe w ciągu doby.
Każda sytuacja, w której czujesz się niepewnie, jest sytuacją szczególną, gdy należy wykonać pomiar cukru. W związku z tym zawsze miej glukometr przy sobie i skorzystaj z niego wtedy, kiedy jest to konieczne.






